Первые симптомы аппендицита у женщин, признаки на ранней стадии
Аппендицит — воспалительное заболевание придатка слепой кишки (аппендикса) — лидер по встречаемости среди болезней органов брюшной полости (5 заболевших в год на 1000 населения). Чаще всего это заболевание встречается у детей. Приступ аппендицита сложно предсказать и предотвратить, важно своевременно его диагностировать во избежание осложнений.
Аппендэктомия — удаление червеобразного отростка — одна из самых частых операций. Впервые она была проведена в 1888 году. Сегодня аппендэктомия значительно усовершенствована, разработаны новые подходы к червеобразному отростку, что значительно уменьшает травматизацию кожных покровов и облегчает период реабилитации.
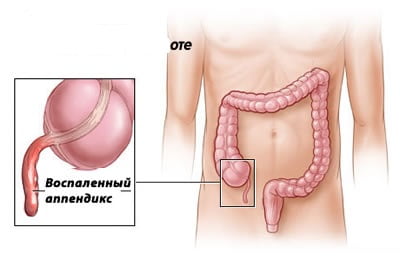
С какой стороны находится аппендицит?
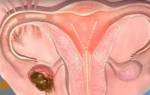
Аппендикс — это маленький отросток, располагающийся у женщин и мужчин с правой стороны живота, снизу от пупка. У некоторых людей аппендикс может быть расположен нетипично. На положение аппендикса может влиять состояние желудочно-кишечного тракта.
Локализация зависит от длины самого аппендикса и брыжейки, посредством которой он закрепляется на стенках прямой и подвздошной кишки. Поскольку отросток имеет небольшие размеры, то из-за механической закупорки просвета может начаться воспаление его стенки. Предрасполагающими факторами являются хронические запоры, сосудистые нарушения, кишечные инфекции.
Врачи отмечают, что симптомы аппендицита у женщин могут проявляться несколько иначе, чем у мужчин, что иногда затрудняет диагностику. Основным признаком является боль в правом нижнем квадранте живота, которая может начинаться в области пупка и постепенно смещаться. Однако у женщин часто наблюдаются дополнительные симптомы, такие как тошнота, рвота и повышенная температура. Важно учитывать, что у женщин аппендицит может маскироваться под гинекологические заболевания, например, воспаление яичников или внематочную беременность. Поэтому врачи настоятельно рекомендуют при появлении болей в животе, особенно в сочетании с другими симптомами, незамедлительно обращаться за медицинской помощью для исключения серьезных заболеваний. Ранняя диагностика и лечение являются ключевыми факторами для предотвращения осложнений.
https://youtube.com/watch?v=6JGULVfHlbA
Острый аппендицит
При остром аппендиците воспаление червеобразного отростка развивается поэтапно, переходя с одной стадии в другую:
- Катаральный — воспалительный процесс охватывает слизистую оболочку отростка.
- Поверхностный — прогрессирование патологического процесса приводит к повреждениям слизистой оболочки отростка первичного характера.
- Флегмозный — воспалительный процесс распространяется на все слои отростка, включая наружную оболочку.
- Флегмозно-язвенный — поражение слизистой оболочки приводит к образованию на ней язв.
- Гангренозный — характеризуется развитием некротического процесса в стенках аппендикса, в некоторых случаях возможен прорыв его содержимого в брюшную полость, приводящий к развитию перитонита. Данная стадия заболевания может привести к летальному исходу.
С подозрением на острый аппендицит часто обращаются лица в возрасте от 20 до 40 лет, реже дети или пожилые люди. Острая форма недуга относится к одной из самых распространенных хирургических проблем (больше 85% случаев). Воспаленный аппендикс ведет себя неоднозначно, болезнь может разворачиваться по-разному, принимать любые масштабы.
Хронический аппендикс
Больные хроническим воспалением аппендикса встречаются в медицинской практике значительно реже. Хроническая форма заболевания проявляется как последствие не прооперированного острого аппендицита. Случается, что воспаление аппендикса острого характера переносится без явной симптоматики и болей, переходя в «стабильный» статус. Симптомы хронического аппендицита сложно выявить. Как только поставлен такой диагноз, проводится неотложная операция.
Симптомы аппендицита у женщин часто могут быть неочевидными, что затрудняет диагностику. Многие отмечают, что боли в правом нижнем квадранте живота могут сопровождаться тошнотой и рвотой. Однако у женщин эти симптомы могут маскироваться под предменструальный синдром или другие гинекологические заболевания. Некоторые пациентки сообщают о повышенной чувствительности в области живота, а также о возможных изменениях в аппетите. Важно помнить, что у женщин аппендицит может проявляться и другими признаками, такими как учащенное мочеиспускание или боли в спине. Поэтому при появлении подобных симптомов следует незамедлительно обратиться к врачу для исключения серьезных заболеваний. Быстрая диагностика и лечение могут предотвратить осложнения и сохранить здоровье.
https://youtube.com/watch?v=kjJd_AG4cZk
Симптомы аппендицита у женщин
Проявляются главным образом первые симптомы аппендицита у женщин резкой болью в животе. Обычный патогенез проявляется следующими последовательно развивающимися признаками: боль, тошнота, рвота, повышение температуры, диспепсия.
Подробно о каждом симптоме в дебюте аппендицита.
- Внезапная боль в области солнечного сплетения или над пупком — наиболее характерный первый симптом острой формы аппендицита. В этот период также возможна боль в области живота без определенной локализации. Характеризуется болями различной интенсивности (сильная, слабая) и характера (постоянная, перемежающаяся). Далее отмечается смещение акцента боли в правый подвздох, то есть, в область топографической проекции аппендикса. Характер боли, постоянный, интенсивность умеренная, усиливается при кашле, движении, перемене положения тела в пространстве.
- Тошнота и рвота. Рвотные массы состоят из ранее принятой пищи с примесью желчи. Рвотные массы при пустом желудке в виде жидкости, слизи желтого цвета. Рвота при аппендиците развивается как рефлекс на боль, сопровождается снижением аппетита, чаще однократная.
- Лихорадка. Частый спутник аппендицита — повышение температуры тела. Обычно она не поднимается выше показателей фебрильной лихорадки (37,0-38,00С).
- Диспепсия. Нарастание интоксикации сопровождается расстройством акта дефекации — диспепсией в виде запора или жидкого стула. Диспепсия происходит на фоне частого мочеиспускания, результат вовлечения мочевого пузыря в патогенез. Цвет мочи интенсивный, темный.
Прочие симптомы аппендицита у взрослых людей:
- Стул: как правило, обычный. У пожилых могут возникать запоры, а при расположении червеобразного отростка в районе петель тонкой кишки может быть диарея (понос), из-за чего пациента могут ошибочно госпитализировать в инфекционное отделение.
- Сон: нарушается из-за боли и общего дискомфорта.
- Аппетит: зачастую снижен или отсутствует.
Коварство аппендицита у женщин может проявиться дебютом с приоритетом иных симптомов, на фоне слабой болевой реакции. Кроме того боль может стихать под действием обезболивающих лекарств, а также при некрозе стенки червеобразного отростка.
Дифференциальная диагностика
Диагноз острый аппендицит выставляется на основании:
- данных опроса больного;
- данных физикального осмотра;
- лабораторного исследования крови (лейкоцитоз в динамике);
- данных узи-исследования брюшной полости (американские специалисты считают УЗИ малоинформативным методом определения аппендицита, имеющего много диагностических ошибок, рекомендуя КТ);
- температурной реакции.
Дифференцировать данную патологию необходимо от острого гастроэнтерита и панкреатита, прикрытого прободения язвы желудка или двенадцатиперстной кишки, дискинезии кишечника, почечной колики, плевропневмонии. При нетипичном расположении аппендикса заболевание дифференцируют от гинекологической и урологической патологии, холецистита.
При сомнениях в диагнозе прибегают к лапароскопическому обследованию аппендикса. Данная диагностическая процедура позволяет точно установить диагноз и при его подтверждении тотчас приступить к лапароскопической аппендэктомии.
https://youtube.com/watch?v=vHIYX4NLAmo
Удаление аппендицита
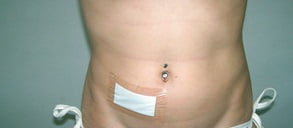
Пока что единственный вариант избавления от воспаленного аппендикса у женщин — это хирургическая операция. Правда, современная медицина заменяет классическое вмешательство на более лояльные способы — эндоскопию и лапароскопию. Основные положительные моменты избавления от пораженного аппендикса такими методами:
- после удаления отростка, пациент почти не чувствует боли;
- не обязательно долго лежать в больнице, соблюдая строгий постельный режим;
- очень маленький процент возникновения последствий, осложнений;
- отличный косметический результат (шрамов фактически не видно).
После осуществления оперативного вмешательства, пациенту традиционно выписывают лекарственные средства (антибиотики), которые не дают инфекции попасть в брюшную полость после вырезания аппендикса.
Послеоперационный период
В течение первых 12 часов с момента проведения операции пациент соблюдает постельный режим, прием пищи на это время исключается. Еще через 12 часов разрешается сидеть в постели, переворачиваться на другой бок. Если нет тошноты, то разрешается пить воду с добавлением лимона (небольшие порции, интервал — 2 часа).
Если разрешит врач, то на вторые сутки после проведения операции можно вставать с постели и ходить. Добиться скорого выздоровления можно за счет активного двигательного режима, кроме того, это также позволяет обеспечить профилактику образования в венах ног тромбов. По допустимому приему пищи всю информацию предоставляет лечащий врач. В качестве основных проявлений, указывающих на необходимость приема пищи, выступает чувство голода, газы, появление стула и отсутствие тошноты — все это указывает на то, что функции кишечника восстанавливаются.
Снятие швов производится спустя 7-8 суток с момента проведения операции. Спустя 1,5-3 мес. допускается возможность занятий спортом (бег, спортивные танцы, плавание и пр.). Тяжелые физические нагрузки допускаются через 3-6 мес. после операции, в частности это время необходимо для того, чтобы образовался плотный рубец, и не сформировалась грыжа в участке разреза. Требуемая прочность у рубца, в основе которого находится соединительная ткань, появляется именно в течение последнего указанного срока, то есть через 3-6 мес. после операции.
Что едят после удаления аппендицита в первые 3 дня?
В первые 12 часов после операции вообще нельзя есть, но в основном, аппетита и так нет. При хорошем самочувствии, в конце первых суток разрешается выпить немного рисового отвара, куриного нежирного бульона или фруктового сладкого киселя.
В следующие 2 дня разрешается уже включать:
- куриный нежирный бульон;
- картофельное пюре;
- отварной рис на воде;
- кабачковое или тыквенное пюре;
- нежирный, несладкий натуральный йогурт;
- куриное мясо отварное и протертое.
При этом питание должно быть дробным, пищу нужно принимать небольшими порциями по 5-6 раз в день.
Следующие 7 дней после аппендицита в рацион женщины входят только пресные продукты, готовят их только в виде каши или очень жидких супов. Все это нужно для облегчения нагрузки на ваш желудок и кишечник. Предпочтительно есть не столько супы, сколько бульоны, сваренные на курином мясе, либо с овощами. Почему именно курица? Потому что это самое нежирное мясо, к тому же диетическое, легко усваиваемое по сравнению с остальными видами мяса.
После операции нередко наблюдается потеря аппетита. Когда на второй день лечащим врачом будет разрешено немного поесть — следует не отказываться от легкого бульона. Он не вызовет негативной реакции со стороны ЖКТ, а больной быстрее сможет восстановить силы.
Вопрос-ответ
Каковы основные симптомы аппендицита у женщин?
Основные симптомы аппендицита у женщин включают боль в правом нижнем квадранте живота, которая может начинаться в области пупка и затем перемещаться вниз, тошноту, рвоту, потерю аппетита, а также возможное повышение температуры. У женщин также могут быть дополнительные симптомы, связанные с менструальным циклом, что может усложнить диагностику.
Как аппендицит может проявляться у женщин в разные периоды менструального цикла?
У женщин симптомы аппендицита могут быть схожи с предменструальным синдромом или болями при овуляции. Это может привести к путанице, так как боли внизу живота могут быть восприняты как нормальные менструальные боли. Однако, если боль становится интенсивной и не проходит, это может быть признаком аппендицита, и следует обратиться к врачу.
Как диагностируется аппендицит у женщин?
Диагностика аппендицита у женщин включает физический осмотр, анализы крови и мочи, а также визуализирующие методы, такие как УЗИ или КТ. Важно учитывать, что у женщин могут быть и другие заболевания, которые могут вызывать схожие симптомы, поэтому врач может проводить дополнительные исследования для исключения других причин боли в животе.
Советы
СОВЕТ №1
Обратите внимание на характер боли. При аппендиците боль обычно начинается в области пупка, а затем перемещается в правую нижнюю часть живота. Если вы заметили такую динамику, не откладывайте визит к врачу.
СОВЕТ №2
Следите за дополнительными симптомами. К ним относятся тошнота, рвота, потеря аппетита и повышение температуры. Если у вас наблюдаются эти симптомы в сочетании с болью, это может указывать на аппендицит.
СОВЕТ №3
Не занимайтесь самолечением. При подозрении на аппендицит важно не принимать обезболивающие препараты, так как они могут затушить симптомы и усложнить диагностику. Лучше сразу обратиться к врачу.
СОВЕТ №4
Знайте, что у женщин симптомы аппендицита могут быть схожи с признаками гинекологических заболеваний. Если у вас есть сомнения, не стесняйтесь проконсультироваться с врачом для исключения других возможных причин боли.